- Página inicial
- Preliminares
- Mensagem aos Recém Diagnosticados
- Matutando... e alguns textos
- Filmes Recomendados
- Cuidadores
- Habilitar legendas em vídeos Youtube
- DBS - Deep Brain Stimulation
- Celebridades com DP
- Parkinson- Recomeçando a vida (facebook) - artigos produzidos
- Roteiro para pesquisas no blog
- Mal de Parkinson (nosso antigo nome)
Mostrando postagens com marcador Transtorno de controle de impulso. Mostrar todas as postagens
Mostrando postagens com marcador Transtorno de controle de impulso. Mostrar todas as postagens
sábado, 1 de fevereiro de 2020
Efeitos do tratamento com agonista da dopamina na conectividade de rede do estado de repouso na doença de Parkinson
January 31, 2020 - Effects of dopamine agonist treatment on resting-state network connectivity in Parkinson's disease.
terça-feira, 14 de janeiro de 2020
quinta-feira, 14 de novembro de 2019
Por que muitas pessoas com doença de Parkinson desenvolvem um vício? Construímos um cassino virtual para descobrir
November 13, 2019 - A doença de Parkinson é um distúrbio neurodegenerativo progressivo que afeta um em cada 350 australianos.
É causada pela perda de células profundas no cérebro que produzem um neurotransmissor chamado dopamina. A degeneração desses neurônios prejudica a transmissão de sinais dentro do cérebro, afetando a capacidade de uma pessoa de controlar seus músculos. Os sintomas podem incluir tremor, rigidez, lentidão e problemas para caminhar.
Mas muitas pessoas com doença de Parkinson também relatam sintomas não motores preocupantes. Isso inclui depressão, ansiedade, psicose, comprometimento cognitivo e dependência. Esses sintomas podem ser devidos à progressão da doença mais amplamente no cérebro ou podem ser efeitos colaterais do tratamento.
Em nossa pesquisa publicada recentemente, analisamos por que muitas pessoas com doença de Parkinson desenvolvem impulsividade (a tendência de agir de forma imprudente no calor do momento) e comportamentos viciantes, como jogos de azar ou vício em sexo.
Tratamento
Após o diagnóstico, a grande maioria das pessoas com doença de Parkinson tomará medicação. A dose geralmente aumenta com o tempo, à medida que os sintomas motores se tornam mais graves.
A base do tratamento é a medicação que restaura a dopamina empobrecida, denominada medicação dopaminérgica.
Cerca de uma em cada seis pessoas tratadas com este medicamento desenvolverá comportamentos impulsivos e viciantes. Esses comportamentos podem incluir jogos problemáticos, preocupação com sexo ou pornografia, compras compulsivas ou compulsão alimentar.
As pessoas que experimentam esse fenômeno geralmente descrevem “perdendo o controle” e sendo “orientadas” a se envolver nesses comportamentos contra seu melhor julgamento, e apesar dos danos interpessoais, financeiros e legais significativos.
Após um diagnóstico inicial da doença de Parkinson, enfrentar esses problemas pode ser um segundo golpe devastador para os pacientes e suas famílias.
Nossa pesquisa
Já sabemos há algum tempo sobre a associação entre dopamina e comportamentos viciantes. Além de facilitar o movimento em nossos corpos, a dopamina contribui para a experiência do prazer e desempenha um papel no aprendizado e na memória - dois elementos-chave na transição de gostar de algo para se tornar viciado nela.
Mas cientistas e clínicos não conseguiram dizer exatamente por que algumas pessoas desenvolvem comportamentos viciantes após tomar medicamentos dopaminérgicos, enquanto outras não. Isso limita nossa capacidade de fornecer uma abordagem personalizada aos nossos pacientes ao discutir esses tratamentos.
A hipótese de que a estrutura cerebral, que varia entre pessoas diferentes, foi um fator-chave para determinar se os comportamentos viciantes seguiriam ou não após as pessoas receberem medicação dopaminérgica.
A progressão da doença de Parkinson afeta a estrutura do cérebro de maneira diferente em pessoas diferentes, dependendo da disseminação da neurodegeneração no cérebro. Se pudéssemos capturar essa variabilidade, talvez pudéssemos vincular isso à impulsividade e ao vício.
Pegamos um grupo de 57 pessoas com doença de Parkinson em uso de medicamentos dopaminérgicos e focamos em duas redes cerebrais consideradas cruciais para a tomada de decisões: uma rede para escolher o melhor curso de ação e uma rede para interromper ações inapropriadas. Essas redes conectam regiões do cérebro dentro dos lobos frontais, uma área conhecida por apoiar características de ordem superior da personalidade, como o julgamento.
Utilizamos um método avançado de imagem cerebral, chamado IRM por difusão, que nos permitiu visualizar a estrutura das conexões entre as diferentes regiões cerebrais envolvidas nesses circuitos. Usando essa tecnologia, podemos quantificar se a força dessas conexões foi afetada pela doença de Parkinson.
Paralelamente à imagem cerebral, criamos um cassino virtual para nossos participantes. Medimos seu nível de comportamento impulsivo através de sua tendência a fazer apostas altas, alternar entre máquinas de pôquer e aceitar apostas "duplas ou nada".
Em contraste com os testes tradicionais em papel e caneta para avaliar impulsividade e dependência, sentimos que o cassino virtual simularia um ambiente mais próximo da vida real.
Em seguida, comparamos o comportamento no cassino virtual à conectividade das redes de escolha e parada, para verificar se havia uma associação.
Separados a esse teste, seguimos os participantes de nossa clínica de neuropsiquiatria para ver se eles desenvolveram comportamentos viciantes.
O que encontramos
Na maior parte, quanto maior a força da rede de escolha e mais fraca a força da rede de parada, mais participantes eram impulsivos. Ou seja, eles tinham uma tendência maior a se comportar de forma imprudente no ambiente do cassino, fazendo apostas grandes, experimentando muitas máquinas de pôquer diferentes e fazendo apostas "duplas ou nada".
Os participantes viciados expressaram um comportamento impulsivo no cassino virtual, como teríamos previsto. No entanto, suas estruturas cerebrais sugeriram que eles seriam conservadores (ou seja, tinham uma rede de escolha mais fraca e uma rede de parada mais forte). Além disso, o tamanho da dose do medicamento dopaminérgico não pareceu influenciar o comportamento imprudente desses indivíduos.
Isso sugere que a neurodegeneração associada à doença de Parkinson provoca uma diferença na maneira como o cérebro funciona nessas pessoas com dependência.
O que esses resultados significam
Nosso método de combinar informações de imagens cerebrais e jogabilidade virtual nos permitiu distinguir essas pessoas, o que não era possível anteriormente e poderia ter implicações significativas para a prática clínica.
Quando começamos a entender os pontos comuns da estrutura cerebral entre as pessoas que tomam medicamentos dopaminérgicos que desenvolvem dependência, esperamos compartilhar essas informações para ajudar os pacientes e suas famílias a fazer a escolha mais informada sobre seu tratamento.
Prever aqueles em risco envolveria o uso rotineiro de imagens e análises por difusão na prática clínica. Embora isso gerasse custos extras com os cuidados de saúde, poderia reduzir os custos e os danos do vício.
Poderíamos então selecionar medicamentos específicos em detrimento de outros, ou até propor terapias avançadas, como a estimulação cerebral profunda, que trata os sintomas motores com eletricidade focada, em vez de medicamentos dopaminérgicos.
Enquanto isso, para as pessoas com doença de Parkinson que tomam medicamentos dopaminérgicos, é importante estabelecer uma rede de apoio de familiares e profissionais de saúde que possam detectar os sinais de alerta precoce de comportamentos viciantes na limitação dos danos a longo prazo do vício. Original em inglês, tradução Google, revisão Hugo. Fonte: The Conversation.
É causada pela perda de células profundas no cérebro que produzem um neurotransmissor chamado dopamina. A degeneração desses neurônios prejudica a transmissão de sinais dentro do cérebro, afetando a capacidade de uma pessoa de controlar seus músculos. Os sintomas podem incluir tremor, rigidez, lentidão e problemas para caminhar.
Mas muitas pessoas com doença de Parkinson também relatam sintomas não motores preocupantes. Isso inclui depressão, ansiedade, psicose, comprometimento cognitivo e dependência. Esses sintomas podem ser devidos à progressão da doença mais amplamente no cérebro ou podem ser efeitos colaterais do tratamento.
Em nossa pesquisa publicada recentemente, analisamos por que muitas pessoas com doença de Parkinson desenvolvem impulsividade (a tendência de agir de forma imprudente no calor do momento) e comportamentos viciantes, como jogos de azar ou vício em sexo.
Tratamento
Após o diagnóstico, a grande maioria das pessoas com doença de Parkinson tomará medicação. A dose geralmente aumenta com o tempo, à medida que os sintomas motores se tornam mais graves.
A base do tratamento é a medicação que restaura a dopamina empobrecida, denominada medicação dopaminérgica.
Cerca de uma em cada seis pessoas tratadas com este medicamento desenvolverá comportamentos impulsivos e viciantes. Esses comportamentos podem incluir jogos problemáticos, preocupação com sexo ou pornografia, compras compulsivas ou compulsão alimentar.
As pessoas que experimentam esse fenômeno geralmente descrevem “perdendo o controle” e sendo “orientadas” a se envolver nesses comportamentos contra seu melhor julgamento, e apesar dos danos interpessoais, financeiros e legais significativos.
Após um diagnóstico inicial da doença de Parkinson, enfrentar esses problemas pode ser um segundo golpe devastador para os pacientes e suas famílias.
Nossa pesquisa
Já sabemos há algum tempo sobre a associação entre dopamina e comportamentos viciantes. Além de facilitar o movimento em nossos corpos, a dopamina contribui para a experiência do prazer e desempenha um papel no aprendizado e na memória - dois elementos-chave na transição de gostar de algo para se tornar viciado nela.
Mas cientistas e clínicos não conseguiram dizer exatamente por que algumas pessoas desenvolvem comportamentos viciantes após tomar medicamentos dopaminérgicos, enquanto outras não. Isso limita nossa capacidade de fornecer uma abordagem personalizada aos nossos pacientes ao discutir esses tratamentos.
A hipótese de que a estrutura cerebral, que varia entre pessoas diferentes, foi um fator-chave para determinar se os comportamentos viciantes seguiriam ou não após as pessoas receberem medicação dopaminérgica.
A progressão da doença de Parkinson afeta a estrutura do cérebro de maneira diferente em pessoas diferentes, dependendo da disseminação da neurodegeneração no cérebro. Se pudéssemos capturar essa variabilidade, talvez pudéssemos vincular isso à impulsividade e ao vício.
Pegamos um grupo de 57 pessoas com doença de Parkinson em uso de medicamentos dopaminérgicos e focamos em duas redes cerebrais consideradas cruciais para a tomada de decisões: uma rede para escolher o melhor curso de ação e uma rede para interromper ações inapropriadas. Essas redes conectam regiões do cérebro dentro dos lobos frontais, uma área conhecida por apoiar características de ordem superior da personalidade, como o julgamento.
Utilizamos um método avançado de imagem cerebral, chamado IRM por difusão, que nos permitiu visualizar a estrutura das conexões entre as diferentes regiões cerebrais envolvidas nesses circuitos. Usando essa tecnologia, podemos quantificar se a força dessas conexões foi afetada pela doença de Parkinson.
 |
| Usamos imagens de difusão para estudar a atividade cerebral dos participantes. Autor fornecido |
Em contraste com os testes tradicionais em papel e caneta para avaliar impulsividade e dependência, sentimos que o cassino virtual simularia um ambiente mais próximo da vida real.
Em seguida, comparamos o comportamento no cassino virtual à conectividade das redes de escolha e parada, para verificar se havia uma associação.
Separados a esse teste, seguimos os participantes de nossa clínica de neuropsiquiatria para ver se eles desenvolveram comportamentos viciantes.
Um cassino virtual foi usado no estudo para testar estruturas de recompensa e risco no cérebro de pessoas com doença de Parkinson.
Na maior parte, quanto maior a força da rede de escolha e mais fraca a força da rede de parada, mais participantes eram impulsivos. Ou seja, eles tinham uma tendência maior a se comportar de forma imprudente no ambiente do cassino, fazendo apostas grandes, experimentando muitas máquinas de pôquer diferentes e fazendo apostas "duplas ou nada".
Os participantes viciados expressaram um comportamento impulsivo no cassino virtual, como teríamos previsto. No entanto, suas estruturas cerebrais sugeriram que eles seriam conservadores (ou seja, tinham uma rede de escolha mais fraca e uma rede de parada mais forte). Além disso, o tamanho da dose do medicamento dopaminérgico não pareceu influenciar o comportamento imprudente desses indivíduos.
Isso sugere que a neurodegeneração associada à doença de Parkinson provoca uma diferença na maneira como o cérebro funciona nessas pessoas com dependência.
O que esses resultados significam
Nosso método de combinar informações de imagens cerebrais e jogabilidade virtual nos permitiu distinguir essas pessoas, o que não era possível anteriormente e poderia ter implicações significativas para a prática clínica.
Quando começamos a entender os pontos comuns da estrutura cerebral entre as pessoas que tomam medicamentos dopaminérgicos que desenvolvem dependência, esperamos compartilhar essas informações para ajudar os pacientes e suas famílias a fazer a escolha mais informada sobre seu tratamento.
Prever aqueles em risco envolveria o uso rotineiro de imagens e análises por difusão na prática clínica. Embora isso gerasse custos extras com os cuidados de saúde, poderia reduzir os custos e os danos do vício.
Poderíamos então selecionar medicamentos específicos em detrimento de outros, ou até propor terapias avançadas, como a estimulação cerebral profunda, que trata os sintomas motores com eletricidade focada, em vez de medicamentos dopaminérgicos.
Enquanto isso, para as pessoas com doença de Parkinson que tomam medicamentos dopaminérgicos, é importante estabelecer uma rede de apoio de familiares e profissionais de saúde que possam detectar os sinais de alerta precoce de comportamentos viciantes na limitação dos danos a longo prazo do vício. Original em inglês, tradução Google, revisão Hugo. Fonte: The Conversation.
quinta-feira, 31 de outubro de 2019
terça-feira, 29 de outubro de 2019
Por que alguns pacientes de Parkinson desenvolvem comportamentos viciantes prejudiciais
OCTOBER 29, 2019 - Um estudo da QIMR Berghofer descobriu como os medicamentos administrados às pessoas com doença de Parkinson fazem com que alguns pacientes desenvolvam comportamentos viciantes, como jogos de azar, compulsão alimentar, hipersexualidade e compras excessivas.
Os medicamentos que aumentam os níveis de dopamina no cérebro são a pedra angular do tratamento dos sintomas da doença de Parkinson. Esse distúrbio neurodegenerativo danifica as células nervosas que produzem dopamina nas estruturas profundas do cérebro.
O pesquisador principal do QIMR Berghofer Medical Research Institute e o neuropsiquiatra do Hospital St. Andrews, Dr. Phil Mosley, disseram que, embora a terapia de reposição de dopamina seja eficaz para a maioria das pessoas diagnosticadas com a doença de Parkinson, cerca de uma em cada seis pessoas tratadas com a medicação desenvolveu comportamentos de controle de impulso, como jogos de azar.
"Descobrimos que as pessoas que desenvolveram esses comportamentos viciantes diferem na maneira como sua estrutura cerebral interage com medicamentos contendo dopamina, o que deu origem ao comportamento impulsivo", disse Mosley.
"Nenhuma dessas pessoas tinha um histórico de comportamentos viciantes antes do diagnóstico e só os desenvolveu após o início do tratamento com medicamentos de reposição de dopamina.
"Atualmente, não há como prever quais indivíduos estão em risco desses terríveis efeitos colaterais".
Mais de 80.000 australianos estão vivendo com a doença de Parkinson, com a maioria das pessoas diagnosticadas após os 65 anos de idade, embora cerca de 20% estejam em idade ativa, de acordo com a Parkinson na Austrália.
Mosley disse que o estudo recrutou 57 pessoas com doença de Parkinson do Hospital St Andrews War Memorial, em Brisbane, em colaboração com o neurologista Peter Silburn.
"Usamos um método avançado de imagem cerebral, chamado RM de difusão, para reconstruir as conexões entre diferentes regiões do cerebra, semelhante ao desenvolvimento de um diagrama de" fiação "cerebral individualizada para cada pessoa no estudo", disse Mosley.
"Pedimos aos participantes que jogassem em um cassino virtual, o que nos deu uma leitura do comportamento impulsivo e de correr riscos em tempo real.
"Ao combinar dados de imagens cerebrais, comportamento no cassino virtual e o efeito da medicação de reposição de dopamina, conseguimos identificar pessoas suscetíveis a comportamentos de controle de impulso.
"Mais amplamente, encontramos uma ligação clara entre a força das conexões no cérebro, dentro de circuitos que consideramos cruciais para a tomada de decisões e a supressão de impulsos e o comportamento impulsivo, mesmo em pessoas sem comportamentos clinicamente significativos de controle de impulsos".
Mosley disse que os resultados do estudo indicaram que imagens cerebrais e testes baseados em computador podem ser usados no futuro para determinar quais indivíduos correm o risco de desenvolver esses comportamentos nocivos quando tratados com drogas de reposição de dopamina.
"Esses distúrbios costumam ser um segundo golpe para as pessoas e suas famílias que vivem com a doença de Parkinson. Algumas pessoas sofrem problemas financeiros ou quebras de relacionamento por causa desses comportamentos prejudiciais", disse ele.
"Nós poderíamos oferecer educação direcionada a indivíduos em risco ou adaptar seu regime de tratamento para minimizar os possíveis danos dessas terapias".
O co-autor do estudo, Professor Michael Breakspear, disse que os resultados também podem ter implicações para outras condições psiquiátricas marcadas por impulsividade, como TDAH, dependência de álcool e drogas.
Os resultados da pesquisa foram publicados hoje na revista Brain. Original em inglês, tradução Google, revisão Hugo. Fonte: Medical Xpress.
Os medicamentos que aumentam os níveis de dopamina no cérebro são a pedra angular do tratamento dos sintomas da doença de Parkinson. Esse distúrbio neurodegenerativo danifica as células nervosas que produzem dopamina nas estruturas profundas do cérebro.
O pesquisador principal do QIMR Berghofer Medical Research Institute e o neuropsiquiatra do Hospital St. Andrews, Dr. Phil Mosley, disseram que, embora a terapia de reposição de dopamina seja eficaz para a maioria das pessoas diagnosticadas com a doença de Parkinson, cerca de uma em cada seis pessoas tratadas com a medicação desenvolveu comportamentos de controle de impulso, como jogos de azar.
"Descobrimos que as pessoas que desenvolveram esses comportamentos viciantes diferem na maneira como sua estrutura cerebral interage com medicamentos contendo dopamina, o que deu origem ao comportamento impulsivo", disse Mosley.
"Nenhuma dessas pessoas tinha um histórico de comportamentos viciantes antes do diagnóstico e só os desenvolveu após o início do tratamento com medicamentos de reposição de dopamina.
"Atualmente, não há como prever quais indivíduos estão em risco desses terríveis efeitos colaterais".
Mais de 80.000 australianos estão vivendo com a doença de Parkinson, com a maioria das pessoas diagnosticadas após os 65 anos de idade, embora cerca de 20% estejam em idade ativa, de acordo com a Parkinson na Austrália.
Mosley disse que o estudo recrutou 57 pessoas com doença de Parkinson do Hospital St Andrews War Memorial, em Brisbane, em colaboração com o neurologista Peter Silburn.
"Usamos um método avançado de imagem cerebral, chamado RM de difusão, para reconstruir as conexões entre diferentes regiões do cerebra, semelhante ao desenvolvimento de um diagrama de" fiação "cerebral individualizada para cada pessoa no estudo", disse Mosley.
"Pedimos aos participantes que jogassem em um cassino virtual, o que nos deu uma leitura do comportamento impulsivo e de correr riscos em tempo real.
"Ao combinar dados de imagens cerebrais, comportamento no cassino virtual e o efeito da medicação de reposição de dopamina, conseguimos identificar pessoas suscetíveis a comportamentos de controle de impulso.
"Mais amplamente, encontramos uma ligação clara entre a força das conexões no cérebro, dentro de circuitos que consideramos cruciais para a tomada de decisões e a supressão de impulsos e o comportamento impulsivo, mesmo em pessoas sem comportamentos clinicamente significativos de controle de impulsos".
Mosley disse que os resultados do estudo indicaram que imagens cerebrais e testes baseados em computador podem ser usados no futuro para determinar quais indivíduos correm o risco de desenvolver esses comportamentos nocivos quando tratados com drogas de reposição de dopamina.
"Esses distúrbios costumam ser um segundo golpe para as pessoas e suas famílias que vivem com a doença de Parkinson. Algumas pessoas sofrem problemas financeiros ou quebras de relacionamento por causa desses comportamentos prejudiciais", disse ele.
"Nós poderíamos oferecer educação direcionada a indivíduos em risco ou adaptar seu regime de tratamento para minimizar os possíveis danos dessas terapias".
O co-autor do estudo, Professor Michael Breakspear, disse que os resultados também podem ter implicações para outras condições psiquiátricas marcadas por impulsividade, como TDAH, dependência de álcool e drogas.
Os resultados da pesquisa foram publicados hoje na revista Brain. Original em inglês, tradução Google, revisão Hugo. Fonte: Medical Xpress.
quarta-feira, 28 de agosto de 2019
Depressão é fator de risco para transtornos de controle de impulso em pacientes com doença de Parkinson
AUGUST 28, 2019 - Pacientes com Parkinson correm maior risco de desenvolver transtornos do controle dos impulsos (ICDs – do inglês, impulse control disorders) se estiverem deprimidos, de acordo com resultados de um estudo internacional.
As descobertas também revelaram que o tratamento com agonistas dopaminérgicos aumenta essa suscetibilidade, e recomenda-se cautela ao prescrever essas terapias a pacientes deprimidos de Parkinson.
O estudo, "Depressão como um fator de risco para transtornos de controle de impulso na doença de Parkinson", foi publicado recentemente na revista Annals of Neurology.
A depressão e os CDIs são dois dos sintomas não motores mais comuns da doença de Parkinson. No entanto, enquanto a depressão muitas vezes precede o aparecimento de problemas motores, os CDIs estão relacionados ao tratamento de Parkinson, especialmente aos agonistas da dopamina. "Esta associação com [agonistas da dopamina] torna os CDI um distúrbio potencialmente evitável", escreveram os pesquisadores.
Estudos anteriores mostraram que a depressão e os CDIs muitas vezes coexistem em pessoas com Parkinson, mas não foram capazes de avaliar se a depressão aumenta a suscetibilidade para os CDIs.
Uma equipe de pesquisadores espanhóis usou dados da Iniciativa de Marcadores de Progressão de Parkinson, um ensaio clínico multicêntrico para identificar biomarcadores da progressão de Parkinson, para abordar essa lacuna. Um total de 354 pacientes foram incluídos, principalmente em hospitais universitários especializados nos EUA e na Europa. Nenhum tinha CDI no início do estudo, como avaliado com o Questionário para Transtornos Compulsivos Impulsivos na Doença de Parkinson.
O CDI e o uso de medicamentos foram avaliados em avaliações de acompanhamento a cada três meses inicialmente e a cada seis meses após a visita quatro. Os pesquisadores também avaliaram a ansiedade com o Inventário de Ansiedade Traço-Estado, apatia com a Escala de Avaliação da Doença de Parkinson (MDS-UPDRS) e deficiências do sono por meio do questionário de triagem do transtorno do sono REM.
No início do estudo, 54,8% dos pacientes tinham entre 60 e 75 anos e 61,3% eram homens. Os resultados mostraram que 68 participantes (idade média de 60,8 anos, 13,3 meses desde o diagnóstico) tinham sintomas depressivos ou foram diagnosticados com depressão e tomando antidepressivos.
A prevalência de depressão foi maior em mulheres do que em homens (27,78% vs 15,93%) e os pacientes deprimidos não receberam agonistas dopaminérgicos com mais frequência do que os não deprimidos no início ou durante o acompanhamento.
Além disso, os escores de ansiedade e apatia foram maiores em pacientes com depressão (61,6 anos, 182 homens, 12,7 meses desde o diagnóstico).
Durante um acompanhamento médio de aproximadamente quatro anos, os pacientes com depressão no início do estudo apresentaram um risco quase duas vezes maior de desenvolver CDIs, como refletido em uma taxa de incidência de 19,4 casos por 100 pacientes-anos - uma medida obtida pela multiplicação do número de pessoas em risco ao longo do tempo - em comparação com 10,3 casos em pessoas sem depressão.
Como mostrado anteriormente, o uso de agonistas da dopamina também aumentou o risco para os CDIs. Na verdade, os pacientes com depressão tinham um risco cada vez maior de desenvolver CDIs se fizessem esses tratamentos. O controle de múltiplos potenciais fatores de confusão - como idade, sexo, apatia e ansiedade - não alterou esses achados.
"Nossos resultados mostram que a depressão atua como um fator de risco para o desenvolvimento de CDIs em pacientes [de Parkinson]", escreveram os cientistas.
"Notadamente, nossos resultados [também] mostram que o uso de [agonistas da dopamina] em pacientes com depressão está ligado a um maior risco de CDI", acrescentaram. Como tal, a dopamina deve ser usada com cautela nesta população de pacientes, comentaram os pesquisadores.
É importante ressaltar que a depressão deve ser rotineiramente monitorada “para otimizar as decisões médicas em relação ao risco de desenvolver DCIs”. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
As descobertas também revelaram que o tratamento com agonistas dopaminérgicos aumenta essa suscetibilidade, e recomenda-se cautela ao prescrever essas terapias a pacientes deprimidos de Parkinson.
O estudo, "Depressão como um fator de risco para transtornos de controle de impulso na doença de Parkinson", foi publicado recentemente na revista Annals of Neurology.
A depressão e os CDIs são dois dos sintomas não motores mais comuns da doença de Parkinson. No entanto, enquanto a depressão muitas vezes precede o aparecimento de problemas motores, os CDIs estão relacionados ao tratamento de Parkinson, especialmente aos agonistas da dopamina. "Esta associação com [agonistas da dopamina] torna os CDI um distúrbio potencialmente evitável", escreveram os pesquisadores.
Estudos anteriores mostraram que a depressão e os CDIs muitas vezes coexistem em pessoas com Parkinson, mas não foram capazes de avaliar se a depressão aumenta a suscetibilidade para os CDIs.
Uma equipe de pesquisadores espanhóis usou dados da Iniciativa de Marcadores de Progressão de Parkinson, um ensaio clínico multicêntrico para identificar biomarcadores da progressão de Parkinson, para abordar essa lacuna. Um total de 354 pacientes foram incluídos, principalmente em hospitais universitários especializados nos EUA e na Europa. Nenhum tinha CDI no início do estudo, como avaliado com o Questionário para Transtornos Compulsivos Impulsivos na Doença de Parkinson.
O CDI e o uso de medicamentos foram avaliados em avaliações de acompanhamento a cada três meses inicialmente e a cada seis meses após a visita quatro. Os pesquisadores também avaliaram a ansiedade com o Inventário de Ansiedade Traço-Estado, apatia com a Escala de Avaliação da Doença de Parkinson (MDS-UPDRS) e deficiências do sono por meio do questionário de triagem do transtorno do sono REM.
No início do estudo, 54,8% dos pacientes tinham entre 60 e 75 anos e 61,3% eram homens. Os resultados mostraram que 68 participantes (idade média de 60,8 anos, 13,3 meses desde o diagnóstico) tinham sintomas depressivos ou foram diagnosticados com depressão e tomando antidepressivos.
A prevalência de depressão foi maior em mulheres do que em homens (27,78% vs 15,93%) e os pacientes deprimidos não receberam agonistas dopaminérgicos com mais frequência do que os não deprimidos no início ou durante o acompanhamento.
Além disso, os escores de ansiedade e apatia foram maiores em pacientes com depressão (61,6 anos, 182 homens, 12,7 meses desde o diagnóstico).
Durante um acompanhamento médio de aproximadamente quatro anos, os pacientes com depressão no início do estudo apresentaram um risco quase duas vezes maior de desenvolver CDIs, como refletido em uma taxa de incidência de 19,4 casos por 100 pacientes-anos - uma medida obtida pela multiplicação do número de pessoas em risco ao longo do tempo - em comparação com 10,3 casos em pessoas sem depressão.
Como mostrado anteriormente, o uso de agonistas da dopamina também aumentou o risco para os CDIs. Na verdade, os pacientes com depressão tinham um risco cada vez maior de desenvolver CDIs se fizessem esses tratamentos. O controle de múltiplos potenciais fatores de confusão - como idade, sexo, apatia e ansiedade - não alterou esses achados.
"Nossos resultados mostram que a depressão atua como um fator de risco para o desenvolvimento de CDIs em pacientes [de Parkinson]", escreveram os cientistas.
"Notadamente, nossos resultados [também] mostram que o uso de [agonistas da dopamina] em pacientes com depressão está ligado a um maior risco de CDI", acrescentaram. Como tal, a dopamina deve ser usada com cautela nesta população de pacientes, comentaram os pesquisadores.
É importante ressaltar que a depressão deve ser rotineiramente monitorada “para otimizar as decisões médicas em relação ao risco de desenvolver DCIs”. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today.
quarta-feira, 30 de janeiro de 2019
Estudo examina fatores de risco para transtornos do controle dos impulsos em pacientes com Parkinson
JANUARY 30, 2019 - O uso de agonistas dopaminérgicos, início precoce da doença, sendo do sexo masculino e com traços de personalidade como impulsividade e alta busca de novidades estão entre os fatores de risco para o desenvolvimento de transtornos do controle dos impulsos (ICDs - impulse control disorders) em pessoas com Parkinson, de acordo com um estudo de revisão.
A pesquisa, "Transtornos do controle de impulsos na doença de Parkinson: Uma revisão sistemática sobre fatores de risco e fisiopatologia", foi publicada no Journal of the Neurological Sciences.
Os ICDs são caracterizados pela incapacidade de resistir a um impulso, impulso ou tentação de realizar um comportamento de risco, uma crescente sensação de tensão antes de realizar o ato comportamental e uma sensação de prazer ao fazê-lo.
Em pessoas com Parkinson, os ICDs podem resultar de tratamentos que pretendam aumentar os níveis de dopamina no cérebro. Apesar de seu impacto na qualidade de vida dos pacientes, os estudos sobre os ICDs nessa população de pacientes são escassos.
Com o objetivo de abordar essa lacuna, uma equipe de pesquisa do IRCCS Centro Neurolesi “Bonino Pulejo”, na Itália, conduziu uma revisão sistemática dos fatores de risco potenciais para o desenvolvimento de ICDs em pessoas com Parkinson, incluindo os efeitos do tratamento dopaminérgico. Três bases de dados on-line foram utilizadas cobrindo estudos publicados de janeiro de 2000 a julho de 2018.
Segundo pesquisas publicadas em 2003 e 2008, a prevalência de jogos de azar, comportamento sexual compulsivo e compras compulsivas é de 1,7 a 7,0%, 2,0 a 4,0% e 0,4 a 3,0%, respectivamente. O estudo de 2003 encontrou um ou mais ICDs em 13,6% dos pacientes, que incluíam compulsão alimentar e hipersexualidade. Estudos epidemiológicos recentes indicaram que a prevalência de ICDs é de 7,2% em pacientes com Parkinson, mas apenas 1% em controles (participantes que não têm Parkinson).
Especificamente, por exemplo, embora a compulsão alimentar normalmente leve ao ganho de peso, as pessoas com Parkinson comumente perdem peso, o que é atribuído a dificuldades de deglutição (disfagia) e discinesia (movimentos bruscos involuntários).
O jogo de caça-níqueis foi identificado como a forma mais comum de jogo patológico entre esses pacientes. Depressão maior em homens de meia idade tem sido relatada como uma comorbidade do jogo patológico, com fatores genéticos comuns.
Os pacientes também têm um risco aumentado de desenvolver a síndrome de desregulação dopaminérgica, que resulta da autoadministração não regulada e da dependência do tratamento dopaminérgico. "Os pacientes aumentam as doses de drogas de forma espontânea e progressiva e isso é frequentemente associado a distúrbios comportamentais e de humor, como alucinações, estados maníacos, agressão, agitação psicomotora e delírios", explicaram os pesquisadores.
O desenvolvimento de comportamento semelhante ao vício foi associado ao tipo, dose e duração do tratamento dopaminérgico, em particular agonistas da dopamina.
Um estudo de 2006 mostrou uma correlação entre o início precoce de Parkinson e o aparecimento precoce de flutuações motoras, discinesia e sintomas psiquiátricos. Além disso, um estudo com 3.090 pacientes indicou que uma maior escolha impulsiva, tempo de reação mais rápido e decisões impulsivas estão entre os fatores potenciais para o desenvolvimento de ICDs, embora se pense que os pacientes de Parkinson tenham maior cautela e aversão ao risco antes do diagnóstico.
Em comparação com as mulheres, os homens não apenas apresentam maior frequência de ICDs, mas também apresentam uma dificuldade seis vezes maior de gerenciá-los, conforme mostrado em um estudo de 2012. Outros fatores que demonstraram se associar com os ICDs em Parkinson incluem o comprometimento do sono, abuso de substâncias, alta busca de novidades, impulsividade, agressividade, tabagismo, ter mais educação formal e não ser casado.
Quanto às vias cerebrais subjacentes ao desenvolvimento de ICDs, a desregulação do circuito mesolímbico (responsável pela aprendizagem da recompensa e pela via mesocortical (responsável pela tomada de decisões executivas) leva a comportamentos impulsivos e compulsivos.
Após a exposição a uma recompensa, uma área do cérebro chamada estriado ventral é ativada, provocando uma forte resposta emocional e liberação de dopamina. Este comportamento, em última instância, pode tornar-se compulsivo, sendo reforçado pelo estriado dorsal.
Dois tipos de receptores de dopamina - D1 e D2 - estão envolvidos nas conexões entre o corpo estriado e o globo pálido (uma parte dos gânglios da base do cérebro) e subsequentemente a substância negra, uma importante região do cérebro envolvida na doença de Parkinson.
Esses receptores e seus caminhos têm papéis opostos na tomada de decisão baseada em recompensas, seja estimulação (D1) ou supressão (D2).
Os pesquisadores observaram que os testes padronizados para avaliar o tipo e a gravidade dos ICDs ainda estão faltando. Além disso, o uso consistente de critérios internacionais para o diagnóstico de Parkinson e estudos prospectivos com amostras maiores ainda são necessários para determinar com mais precisão os fatores de risco para os ICDs entre esses pacientes.
"Uma melhor avaliação dos distúrbios comportamentais de [Parkinson] pode ser útil na intervenção de reabilitação para aumentar a qualidade de vida", concluíram os pesquisadores. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinson´s News Today.
A pesquisa, "Transtornos do controle de impulsos na doença de Parkinson: Uma revisão sistemática sobre fatores de risco e fisiopatologia", foi publicada no Journal of the Neurological Sciences.
Os ICDs são caracterizados pela incapacidade de resistir a um impulso, impulso ou tentação de realizar um comportamento de risco, uma crescente sensação de tensão antes de realizar o ato comportamental e uma sensação de prazer ao fazê-lo.
Em pessoas com Parkinson, os ICDs podem resultar de tratamentos que pretendam aumentar os níveis de dopamina no cérebro. Apesar de seu impacto na qualidade de vida dos pacientes, os estudos sobre os ICDs nessa população de pacientes são escassos.
Com o objetivo de abordar essa lacuna, uma equipe de pesquisa do IRCCS Centro Neurolesi “Bonino Pulejo”, na Itália, conduziu uma revisão sistemática dos fatores de risco potenciais para o desenvolvimento de ICDs em pessoas com Parkinson, incluindo os efeitos do tratamento dopaminérgico. Três bases de dados on-line foram utilizadas cobrindo estudos publicados de janeiro de 2000 a julho de 2018.
Segundo pesquisas publicadas em 2003 e 2008, a prevalência de jogos de azar, comportamento sexual compulsivo e compras compulsivas é de 1,7 a 7,0%, 2,0 a 4,0% e 0,4 a 3,0%, respectivamente. O estudo de 2003 encontrou um ou mais ICDs em 13,6% dos pacientes, que incluíam compulsão alimentar e hipersexualidade. Estudos epidemiológicos recentes indicaram que a prevalência de ICDs é de 7,2% em pacientes com Parkinson, mas apenas 1% em controles (participantes que não têm Parkinson).
Especificamente, por exemplo, embora a compulsão alimentar normalmente leve ao ganho de peso, as pessoas com Parkinson comumente perdem peso, o que é atribuído a dificuldades de deglutição (disfagia) e discinesia (movimentos bruscos involuntários).
O jogo de caça-níqueis foi identificado como a forma mais comum de jogo patológico entre esses pacientes. Depressão maior em homens de meia idade tem sido relatada como uma comorbidade do jogo patológico, com fatores genéticos comuns.
Os pacientes também têm um risco aumentado de desenvolver a síndrome de desregulação dopaminérgica, que resulta da autoadministração não regulada e da dependência do tratamento dopaminérgico. "Os pacientes aumentam as doses de drogas de forma espontânea e progressiva e isso é frequentemente associado a distúrbios comportamentais e de humor, como alucinações, estados maníacos, agressão, agitação psicomotora e delírios", explicaram os pesquisadores.
O desenvolvimento de comportamento semelhante ao vício foi associado ao tipo, dose e duração do tratamento dopaminérgico, em particular agonistas da dopamina.
Um estudo de 2006 mostrou uma correlação entre o início precoce de Parkinson e o aparecimento precoce de flutuações motoras, discinesia e sintomas psiquiátricos. Além disso, um estudo com 3.090 pacientes indicou que uma maior escolha impulsiva, tempo de reação mais rápido e decisões impulsivas estão entre os fatores potenciais para o desenvolvimento de ICDs, embora se pense que os pacientes de Parkinson tenham maior cautela e aversão ao risco antes do diagnóstico.
Em comparação com as mulheres, os homens não apenas apresentam maior frequência de ICDs, mas também apresentam uma dificuldade seis vezes maior de gerenciá-los, conforme mostrado em um estudo de 2012. Outros fatores que demonstraram se associar com os ICDs em Parkinson incluem o comprometimento do sono, abuso de substâncias, alta busca de novidades, impulsividade, agressividade, tabagismo, ter mais educação formal e não ser casado.
Quanto às vias cerebrais subjacentes ao desenvolvimento de ICDs, a desregulação do circuito mesolímbico (responsável pela aprendizagem da recompensa e pela via mesocortical (responsável pela tomada de decisões executivas) leva a comportamentos impulsivos e compulsivos.
Após a exposição a uma recompensa, uma área do cérebro chamada estriado ventral é ativada, provocando uma forte resposta emocional e liberação de dopamina. Este comportamento, em última instância, pode tornar-se compulsivo, sendo reforçado pelo estriado dorsal.
Dois tipos de receptores de dopamina - D1 e D2 - estão envolvidos nas conexões entre o corpo estriado e o globo pálido (uma parte dos gânglios da base do cérebro) e subsequentemente a substância negra, uma importante região do cérebro envolvida na doença de Parkinson.
Esses receptores e seus caminhos têm papéis opostos na tomada de decisão baseada em recompensas, seja estimulação (D1) ou supressão (D2).
Os pesquisadores observaram que os testes padronizados para avaliar o tipo e a gravidade dos ICDs ainda estão faltando. Além disso, o uso consistente de critérios internacionais para o diagnóstico de Parkinson e estudos prospectivos com amostras maiores ainda são necessários para determinar com mais precisão os fatores de risco para os ICDs entre esses pacientes.
"Uma melhor avaliação dos distúrbios comportamentais de [Parkinson] pode ser útil na intervenção de reabilitação para aumentar a qualidade de vida", concluíram os pesquisadores. Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinson´s News Today.
sábado, 1 de dezembro de 2018
terça-feira, 13 de novembro de 2018
sexta-feira, 9 de novembro de 2018
Impulsividade e Parkinson: a comixão que deve ser coçada
NOVEMBER 9, 2018 - A impulsividade é um sintoma comumente associado à doença de Parkinson (DP) e a alguns dos medicamentos usados para tratá-la.
A impulsividade envolve agir de acordo com os impulsos, com pouca reflexão sobre as conseqüências - essa coceira de sete anos que parece ter sido arranhada - independentemente dos problemas que possam surgir. Impulsividade assume muitas formas. Minhas colunas anteriores sobre terror (emoção exagerada) e irritabilidade (o grouch) falam de questões centradas na impulsividade.
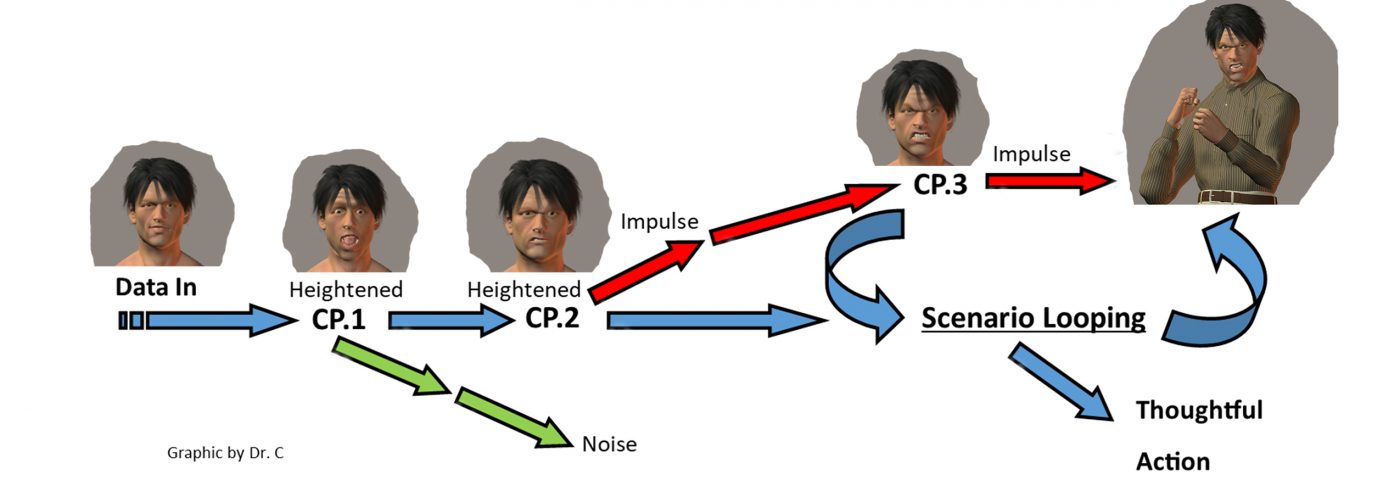
As vias cognitivas que envolvem a impulsividade são simplificadas no gráfico abaixo, com os importantes pontos de verificação rotulados como CP.1, CP.2 e CP.3. Esses pontos de verificação são onde os sinais de impulso (dados sensoriais) são aumentados. Quanto mais intensificados eles se tornam, mais difícil é alterar o destino final da ação impulsiva.
A DP cria problemas nesses três checkpoints e, assim, cria a falsa percepção de entrada de sinal elevado e a falsa impressão de que é a coceira que deve ser arranhada. Reconhecendo isso é o primeiro passo em um plano de reabilitação.
O estudo “Impulsividade e Doença de Parkinson: Mais do que apenas desinibição”, publicado no Journal of the Neurological Sciences, fornece uma excelente discussão sobre o tópico, assim como o capítulo “Transtornos do Controle dos Impulsos”, de Valerie Voon e Susan Fox, no livro “Doença de Parkinson: Diagnóstico e Gestão Clínica”. Esses autores apontam que a DP e os medicamentos usados para tratá-la afetam diretamente as vias neurais usadas para regular a atenção e o controle dos impulsos. Qualquer tipo de impulso pode ser afetado.
Aqueles com pouco controle dos impulsos antes do início da DP eram mais propensos a ter problemas de controle de impulso mais severos após o início da doença de Parkinson. O contrário também é verdade. Aqueles que praticavam o controle de impulsos eram menos impactados. Nossa reabilitação para lidar com a impulsividade precisa da prática diária de controle de impulsos.
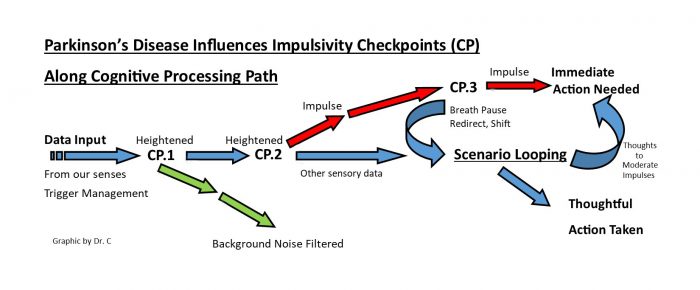 O gráfico acima é uma representação das vias cognitivas envolvidas e dos pontos de checagem nos quais podemos nos conscientizar ao desenvolver um plano de reabilitação para abordar a impulsividade. As setas representam o fluxo de dados ou informações em nosso cérebro (da esquerda para a direita).
O gráfico acima é uma representação das vias cognitivas envolvidas e dos pontos de checagem nos quais podemos nos conscientizar ao desenvolver um plano de reabilitação para abordar a impulsividade. As setas representam o fluxo de dados ou informações em nosso cérebro (da esquerda para a direita).O primeiro lugar onde podemos começar nossa prática de controle de impulsos é com o gerenciamento de gatilhos. Na minha primeira coluna do Parkinson’s News Today, mencionei meus problemas com sorvete. É uma relação de amor e ódio: eu amo isso enquanto o meu corpo odeia isso. Coloque uma caneca de Ben & Jerry's na geladeira e eu vou devorá-lo antes que o dia acabe. É a coceira que deve ser arranhada. A solução: não coloque o sorvete na geladeira. Isso é chamado de gerenciamento de gatilho - a remoção da coisa que aciona o impulso. Este é o primeiro passo no plano de reabilitação para lidar com a impulsividade.
O segundo passo é a conscientização e ajuste do ponto de verificação de impulso. Existem três pontos de verificação, e todos os três afetam a percepção da informação que entra em nossos cérebros. Assim, eles afetam a impulsividade.
O ponto de verificação 1 é um filtro de ruído de fundo. Nossos cérebros não processam conscientemente tudo o que os sentidos captam. Pense em todos os ruídos, visões e cheiros que estão ao seu redor todos os dias. Normalmente, você não atende a todos eles e não se lembra de todos eles. Seu cérebro os filtra.
Eu acho que a DP (e os medicamentos) afetam esse filtro. Para mim, os estímulos sensoriais sutis aumentaram e os estímulos normais podem assumir uma importância exagerada. Sons de uma casa rangente parecem mais altos e mais ameaçadores, e sombras vistas pelo canto do meu olho parecem alguém se mexendo. A resposta surpresa em mim pode ser acionada como se uma arma fosse disparada por perto.
Essa informação de sobressalto é enviada para o ponto de verificação 2 e recebe um caráter emotivo ou uma percepção de perigo em casa. Agora a resposta de luta de fuga é adicionada ao caráter do sinal.
O sinal de dados foi aumentado duas vezes antes de chegar ao último checkpoint de intervenção antes de se tornar uma ação impulsiva. Este é o ponto de verificação 3 e está vinculado ao loop de cenário. O terceiro passo do plano de reabilitação envolve a aplicação do loop de cenário para entradas de pensamento que podem moderar a necessidade de coçar essa coceira. Isso pode ser feito através de várias práticas de treinamento do cérebro.
Minha próxima coluna abordará as práticas de treinamento cerebral relacionadas à impulsividade. Quais problemas você teve com o controle de impulsos e qual é a sua estratégia para lidar com eles? Original em inglês, tradução Google, revisão Hugo. Fonte: Parkinsons News Today, com links.
sexta-feira, 26 de outubro de 2018
segunda-feira, 30 de outubro de 2017
Impulsividade na doença de Parkinson
October 30, 2017 -Os medicamentos para dopamina são eficazes no tratamento dos sintomas motores da doença de Parkinson (DP), mas os agonistas de dopamina podem desencadear comportamentos impulsivos compulsivos (ICBs), como jogos compulsivos, alimentação ou compras, em um subconjunto de pacientes. Os ICBs são pensados para serem causados pela superestimulação da rede de dopamina mesocorticolimbica, que regula a aprendizagem de recompensas e a função executiva.
Em um esforço colaborativo com o doutorado de Manus Donahue, Daniel Claassen, M.D., e colegas, exploraram os fundamentos neurais dos ICBs na DP usando uma técnica de imagem não invasiva chamada RMM-spin-rotatório (IRM). ASL-MRI mede quantitativamente o fluxo sanguíneo cerebral (CBF), uma medida indireta do metabolismo e atividade cerebral.
Comparando os pacientes com DP com e sem ICBs, os pesquisadores descobriram que os agonistas de dopamina aumentam CBF em regiões cerebrais da rede mesocorticolimbica apenas em pacientes com ICBs. Eles também encontraram um vínculo entre as mudanças induzidas pelo agonista da dopamina na rede mesocorticolimbica e a expressão de ICB, bem como a sua gravidade em todos os pacientes com DP.
Este estudo, publicado em Distúrbios do Movimento, destaca o potencial de usar a MRI ASL para prever a susceptibilidade ao ICB em pacientes e melhorar os planos de tratamento clínico. Original em inglês, tradução Google, revisão Hugo. Fonte: Our Parkinson Place.
Em um esforço colaborativo com o doutorado de Manus Donahue, Daniel Claassen, M.D., e colegas, exploraram os fundamentos neurais dos ICBs na DP usando uma técnica de imagem não invasiva chamada RMM-spin-rotatório (IRM). ASL-MRI mede quantitativamente o fluxo sanguíneo cerebral (CBF), uma medida indireta do metabolismo e atividade cerebral.
Comparando os pacientes com DP com e sem ICBs, os pesquisadores descobriram que os agonistas de dopamina aumentam CBF em regiões cerebrais da rede mesocorticolimbica apenas em pacientes com ICBs. Eles também encontraram um vínculo entre as mudanças induzidas pelo agonista da dopamina na rede mesocorticolimbica e a expressão de ICB, bem como a sua gravidade em todos os pacientes com DP.
Este estudo, publicado em Distúrbios do Movimento, destaca o potencial de usar a MRI ASL para prever a susceptibilidade ao ICB em pacientes e melhorar os planos de tratamento clínico. Original em inglês, tradução Google, revisão Hugo. Fonte: Our Parkinson Place.
quinta-feira, 27 de julho de 2017
Os transtornos de controle de impulsos são o último "tabu" do Parkinson?
27 July 2017 - O Instituto Nacional de Excelência Clínica (NICE) no Reino Unido acaba de atualizar suas diretrizes sobre a doença de Parkinson, incluindo material adicional sobre distúrbios de controle de impulsos. Matt Eagles - que foi diagnosticado com Parkinson de início precoce com apenas oito anos - abre-se sobre como seu casamento foi quase cancelado por causa de seus impulsos de jogo causados por “patches” de agonistas de dopamina, como seu neurologista e "instituto de saúde" intervieram e como ele espera que estas novas orientações incentivarão outros a falarem.
Em apenas algumas semanas no inverno de 2013, Matt Eagles jogou fora milhares de libras que ele e sua noiva economizaram para o casamento, estabelecido para a primavera seguinte.
Ele não estava tentando sabotar seu relacionamento; Ele sofria de um distúrbio de controle de impulso causado pela medicação de Parkinson. Alguns 18 meses antes, ele havia começado a usar um "agonista da dopamina" - um remendo de pele que lentamente libera medicação semelhante a dopamina para estimular as células cerebrais.
O patch funcionou bem e permitiu-lhe trabalhar como fotógrafo esportivo nos Jogos Olímpicos de Londres 2012. No entanto, Matt acredita que um trauma emocional, no qual ele e sua parceira sofreram a perda de uma menina, desencadeou uma mudança na forma como o medicamento funcionou para ele.
De repente, ele se encontrou envolvido em aplicativos de jogo em seu telefone.
Matt, que vive com Parkinson há mais de 40 anos, lembra: "Eu ia ao banheiro apenas para jogar em máquinas de frutas, video poker e roleta em segredo - perdendo o dinheiro que minha noiva e eu haviamos economizado”.
Mas às vezes ele ganharia o dinheiro novamente.
"Um dia eu estava sentado com minha noiva no salão, secretamente jogando video poker. Ganhei cerca de sete mil libras em uma só mão. Devo ter bombeado o meu punho e gritou: "Entre!" Ou algo assim, quando minha noiva me perguntou sobre o que eu estava tão satisfeito.
"Naquele momento, eu tinha que admitir o que eu estava fazendo e estava tão envergonhado de mim mesmo. Minha noiva disse: "Mas este não é você Matt". Uma vez que nós dois levamos tempo para pesquisar os efeitos colaterais dos medicamentos para meu Parkinson, juntamos dois e dois juntos e decidimos que eu deveria estar sofrendo de um transtorno de controle de impulsos.
"Eu tenho um relacionamento muito bom com o meu especialista em Londres, e então, quando ligamos para a clínica, demorou apenas uma semana para marcar um encontro. Eu ainda estava apostando naquela semana, mas não quase tanto, já que tudo estava tudo aberto".
O médico decidiu desmamar Matt da medicação e reduziu o tamanho de seu patch durante duas a três semanas.
"Com o passar dos dias, senti menos impulsos a jogar, o que foi um alívio".
Embora, até agora, Matt já parasse de apostar, ele ainda tinha que acertar a questão do fundo do casamento perdido.
"Minha noiva e eu conversamos e muitas lágrimas foram derramadas. Foi às vezes o tocar e cair. Felizmente, ela ainda queria se casar, mas apenas na condição de receber o tratamento que eu precisava, o que, de forma realista, significava que eu não seria capaz de voltar para os agonistas da dopamina.
"As drogas realmente ajudaram com a mobilidade, então, sair delas significa que meu Parkinson é pior. Mas é uma conseqüência com a qual eu aprendi a viver. A medicação estava literalmente arruinando minha vida ".
Como os agonistas da dopamina afetam o controle de impulsos?
O comportamento impulsivo e compulsivo está relacionado à dopamina, que é o mensageiro químico no cérebro que é afetado na doença de Parkinson.
Além de ajudar a controlar o movimento, o equilíbrio e a caminhada, a dopamina também desempenha um papel importante na parte do cérebro que controla recompensa e motivação.
Alguns medicamentos para Parkinson, particularmente agonistas de dopamina - medicamentos que atuam como dopamina para estimular suas células cerebrais - e, em alguns casos, levodopa - foram associados a comportamentos comportamentais impulsivos e compulsivos.
A pesquisa mostrou que cerca de 17% das pessoas com doença de Parkinson que tomam agonistas da dopamina experimentam comportamento impulsivo e compulsivo, embora não esteja claro exatamente como os medicamentos causam mudanças nos comportamentos.
As medicações afetam as pessoas de maneiras diferentes, mas pesquisas sugerem que você pode ter maior probabilidade de experimentar comportamento impulsivo e compulsivo se você for:
- alguém com história de comportamento viciante
- alguém que tenha uma história familiar de apostas ou abuso de álcool
- uma pessoa mais jovem com Parkinson
- uma única pessoa que viva sozinha
- masculino
Matt acredita que as pessoas com Parkinson devem estar preparadas para compartilhar suas histórias de transtornos de controle de impulsos para ajudar a quebrar os tabus que as cercam.
"Conheço tantas pessoas que sofreram graves conseqüências de agonistas da dopamina - pessoas que não contaram seus especialistas ou famílias, mas admitiram ter problemas dentro de suas comunidades privadas de Parkinson".
Ele também acha que institutos como os “planos de saúde” precisam estar preparados para oferecer ajuda.
"Eu tive sorte em que meu especialista escreveu uma carta ao meu “plano de saúde” afirmando que eram as drogas que estavam me deixando imprudente com meu dinheiro, então a maior das minhas dívidas realmente foi cancelada".
Matt e sua esposa já se casaram há três anos.
Você pode ler as novas diretrizes do NICE sobre a doença de Parkinson em total aqui e a seção sobre transtornos de controle de impulsos aqui. Original em inglês, tradução Google, revisão Hugo. Fonte: ParkinsonsLife.
Em apenas algumas semanas no inverno de 2013, Matt Eagles jogou fora milhares de libras que ele e sua noiva economizaram para o casamento, estabelecido para a primavera seguinte.
Ele não estava tentando sabotar seu relacionamento; Ele sofria de um distúrbio de controle de impulso causado pela medicação de Parkinson. Alguns 18 meses antes, ele havia começado a usar um "agonista da dopamina" - um remendo de pele que lentamente libera medicação semelhante a dopamina para estimular as células cerebrais.
O patch funcionou bem e permitiu-lhe trabalhar como fotógrafo esportivo nos Jogos Olímpicos de Londres 2012. No entanto, Matt acredita que um trauma emocional, no qual ele e sua parceira sofreram a perda de uma menina, desencadeou uma mudança na forma como o medicamento funcionou para ele.
De repente, ele se encontrou envolvido em aplicativos de jogo em seu telefone.
Matt, que vive com Parkinson há mais de 40 anos, lembra: "Eu ia ao banheiro apenas para jogar em máquinas de frutas, video poker e roleta em segredo - perdendo o dinheiro que minha noiva e eu haviamos economizado”.
Mas às vezes ele ganharia o dinheiro novamente.
"Um dia eu estava sentado com minha noiva no salão, secretamente jogando video poker. Ganhei cerca de sete mil libras em uma só mão. Devo ter bombeado o meu punho e gritou: "Entre!" Ou algo assim, quando minha noiva me perguntou sobre o que eu estava tão satisfeito.
"Naquele momento, eu tinha que admitir o que eu estava fazendo e estava tão envergonhado de mim mesmo. Minha noiva disse: "Mas este não é você Matt". Uma vez que nós dois levamos tempo para pesquisar os efeitos colaterais dos medicamentos para meu Parkinson, juntamos dois e dois juntos e decidimos que eu deveria estar sofrendo de um transtorno de controle de impulsos.
"Eu tenho um relacionamento muito bom com o meu especialista em Londres, e então, quando ligamos para a clínica, demorou apenas uma semana para marcar um encontro. Eu ainda estava apostando naquela semana, mas não quase tanto, já que tudo estava tudo aberto".
O médico decidiu desmamar Matt da medicação e reduziu o tamanho de seu patch durante duas a três semanas.
"Com o passar dos dias, senti menos impulsos a jogar, o que foi um alívio".
Embora, até agora, Matt já parasse de apostar, ele ainda tinha que acertar a questão do fundo do casamento perdido.
"Minha noiva e eu conversamos e muitas lágrimas foram derramadas. Foi às vezes o tocar e cair. Felizmente, ela ainda queria se casar, mas apenas na condição de receber o tratamento que eu precisava, o que, de forma realista, significava que eu não seria capaz de voltar para os agonistas da dopamina.
"As drogas realmente ajudaram com a mobilidade, então, sair delas significa que meu Parkinson é pior. Mas é uma conseqüência com a qual eu aprendi a viver. A medicação estava literalmente arruinando minha vida ".
Como os agonistas da dopamina afetam o controle de impulsos?
O comportamento impulsivo e compulsivo está relacionado à dopamina, que é o mensageiro químico no cérebro que é afetado na doença de Parkinson.
Além de ajudar a controlar o movimento, o equilíbrio e a caminhada, a dopamina também desempenha um papel importante na parte do cérebro que controla recompensa e motivação.
Alguns medicamentos para Parkinson, particularmente agonistas de dopamina - medicamentos que atuam como dopamina para estimular suas células cerebrais - e, em alguns casos, levodopa - foram associados a comportamentos comportamentais impulsivos e compulsivos.
A pesquisa mostrou que cerca de 17% das pessoas com doença de Parkinson que tomam agonistas da dopamina experimentam comportamento impulsivo e compulsivo, embora não esteja claro exatamente como os medicamentos causam mudanças nos comportamentos.
As medicações afetam as pessoas de maneiras diferentes, mas pesquisas sugerem que você pode ter maior probabilidade de experimentar comportamento impulsivo e compulsivo se você for:
- alguém com história de comportamento viciante
- alguém que tenha uma história familiar de apostas ou abuso de álcool
- uma pessoa mais jovem com Parkinson
- uma única pessoa que viva sozinha
- masculino
Matt acredita que as pessoas com Parkinson devem estar preparadas para compartilhar suas histórias de transtornos de controle de impulsos para ajudar a quebrar os tabus que as cercam.
"Conheço tantas pessoas que sofreram graves conseqüências de agonistas da dopamina - pessoas que não contaram seus especialistas ou famílias, mas admitiram ter problemas dentro de suas comunidades privadas de Parkinson".
Ele também acha que institutos como os “planos de saúde” precisam estar preparados para oferecer ajuda.
"Eu tive sorte em que meu especialista escreveu uma carta ao meu “plano de saúde” afirmando que eram as drogas que estavam me deixando imprudente com meu dinheiro, então a maior das minhas dívidas realmente foi cancelada".
Matt e sua esposa já se casaram há três anos.
Você pode ler as novas diretrizes do NICE sobre a doença de Parkinson em total aqui e a seção sobre transtornos de controle de impulsos aqui. Original em inglês, tradução Google, revisão Hugo. Fonte: ParkinsonsLife.
sexta-feira, 16 de outubro de 2015
Alterações morfométricas no sistema de recompensa de pacientes com doença de Parkinson com transtornos do controle do impulso
2015/10/16 -
Transtornos do Controle do Impulso (ICDs) ocorrem em um subgrupo de
pacientes com doença de Parkinson (DP) que estão recebendo terapia
de reposição de dopamina. Neste estudo, o objetivo foi investigar
alterações estruturais dentro dos córtices mesocorticais e
estruturas límbicas subcorticais em pacientes com DP com ICDs. Foram
estudados 18 pacientes com DP com ICDs, 18 pacientes com DP sem ICDs
e um grupo de 24 controles saudáveis pareados por sexo.
Análises da espessura cortical (CTH) e do volume de núcleos
subcorticais foram realizados utilizando o pacote de análise
automatizada FreeSurfer (versão 5.3.0) baseada em superfície. Foram
encontradas diferenças significativas nas medidas de MRI entre os
três grupos. Houve perda de volume no núcleo accumbens de ambos os
pacientes com DP com ICDs e sem ICDs em comparação com o grupo
controle. Além disso, os doentes com DP ICDs mostrou atrofia
significativa no caudado, hipocampo e amígdala em comparação com o
grupo de controles saudáveis. Pacientes com DP com ICDs tinham
aumento significativo da espessura cortical no rostral córtex
cingulado anterior e pólo frontal em comparação com pacientes com
DP sem ICDs. Espessura cortical em cingulado anterior rostral e o
pólo frontal foi aumentado em pacientes com DP com ICDs em
comparação ao grupo controle, mas as diferenças não conseguiram
chegar a níveis corrigidos de significância estatística. Pacientes
com DP com ICDs mostraram aumento da espessura cortical em regiões
pré-frontais medial. Especula-se que estes resultados reflitem quer
um traço de vulnerabilidade neuronal pré-existente a impulsividade
ou a expressão de uma plasticidade sináptica maladaptativa sob
estimulação dopaminérgica não fisiológica. Original m inglês,
tradução Google, revisão Hugo. Fonte: Journal of Neurology.
Assinar:
Postagens (Atom)